胰臟癌症狀,胰臟癌是什麼,胰臟癌前兆,胰臟癌原因,胰臟癌預防,胰臟癌保養照護
目录
胰臟癌是什麼?症狀、前兆、原因、預防及保養照護,這些都是大家需要了解的重點。胰臟癌症狀包括上腹痛、黃疸、消瘦等,前兆可能有消化不良、食欲不振。其原因可能與吸菸、飲酒、家族史有關。預防需戒菸限酒、均衡飲食,保養照護應定期檢查、保持良好生活習慣。
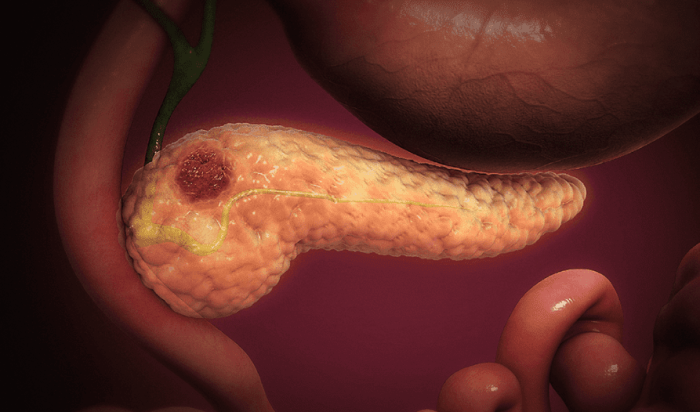
一、胰臟癌是什麼
胰臟癌(Pancreatic Cancer)是指源於胰臟組織的惡性腫瘤,屬於消化系統癌症中最為兇險的類型之一。胰臟位於腹腔深處,後腹膜位置,橫跨第一、二腰椎前方,頭部位於十二指腸彎曲部,尾部鄰近脾臟。從組織學分類來看,90%以上的胰臟癌為胰管腺癌(Ductal Adenocarcinoma),源自胰管上皮細胞的惡性病變。
胰臟具有外分泌與內分泌雙重功能,外分泌部分負責分泌消化酶,內分泌部分則由胰島細胞組成,調控血糖。當癌細胞侵犯這些組織時,會導致功能異常。由於胰臟解剖位置隱蔽,早期診斷困難,確診時多數患者已達晚期,五年存活率僅約10%,被稱為「沉默的殺手」。
二、胰臟癌前兆
胰臟癌早期症狀通常不明顯且非特異性,容易被忽略。然而,仍有以下值得警惕的前兆症狀:
1. 上腹部不適或疼痛
約70%患者會出現上腹部深處持續性鈍痛,可能放射至背部,尤其在平躺或進食後加劇,前傾坐位可稍緩解。這種疼痛與腫瘤侵犯腹腔神經叢有關。
2. 不明原因體重下降
短期內(3-6個月)體重減輕超過原體重10%,且無刻意節食或運動,需高度警惕。這是由於腫瘤消耗能量及胰臟外分泌功能受損導致營養吸收不良。
3. 新發糖尿病
無家族史或肥胖因素的中老年人(尤其50歲以上)突然出現糖尿病症狀,可能是胰臟癌的早期表現。研究顯示約40%胰臟癌患者在確診前36個月內被診斷出糖尿病。
4. 消化功能異常
持續性食慾不振、腹脹、噁心感,特別是進食油膩食物後症狀加劇,反映胰脂肪酶分泌不足導致的脂肪消化不良。
三、胰臟癌原因與危險因子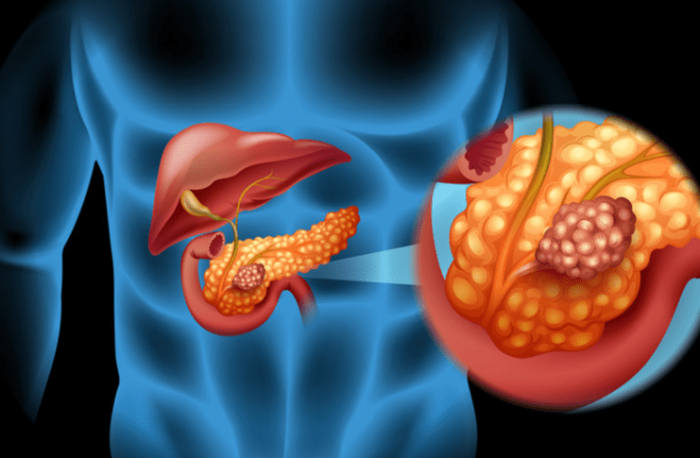
胰臟癌的確切病因尚未完全明確,但醫學研究已確認以下危險因子:
1. 不可改變風險因子
年齡:90%患者在55歲以上確診,風險隨年齡增長而增加。
性別:男性發病率略高於女性,可能與吸菸率差異有關。
種族:非裔美國人發病率較高,原因可能與基因差異和社會經濟因素有關。
遺傳因素:約10%病例有家族史,特定基因突變(如BRCA2、PALB2、CDKN2A等)會顯著增加風險。
2. 可改變風險因子
吸菸:吸菸者風險是非吸菸者的2-3倍,且與吸菸量呈正相關。
肥胖:BMI超過30者風險增加20%,中心型肥胖尤其危險。
慢性胰臟炎:長期炎症導致組織纖維化,轉化風險增加10-20倍。
糖尿病:尤其是新發或難以控制的糖尿病,可能與胰島素抵抗和慢性炎症有關。
飲食因素:過量攝取紅肉、加工肉類及高脂飲食可能增加風險,而新鮮蔬果則具保護作用。
四、胰臟癌症狀詳解
隨腫瘤進展,胰臟癌症狀會逐漸明顯並因腫瘤位置不同而有所差異:
1. 胰臟癌症狀:胰頭癌
黃疸:進行性無痛黃疸是胰頭癌最特徵性表現,因腫瘤壓迫膽總管導致膽汁淤積。伴隨皮膚搔癢、茶色尿及灰白色糞便。
Courvoisier徵:可觸及無壓痛的腫大膽囊,發生率約30%。
十二指腸梗阻:晚期可能出現嘔吐、餐後飽脹等症狀。
2. 胰臟癌症狀:胰體尾癌
劇烈背痛:腫瘤侵犯腹腔神經叢導致頑固性疼痛,常需強效止痛藥。
脾靜脈阻塞:可能引發脾腫大、胃底靜脈曲張甚至消化道出血。
較少出現黃疸:因遠離膽總管,黃疸通常發生在極晚期。
3. 胰臟癌症狀:全身性
惡病質:極度消瘦、肌肉萎縮及乏力,與腫瘤消耗和營養吸收障礙有關。
靜脈血栓:約20%患者會出現遷移性血栓性靜脈炎(Trousseau徵)。
憂鬱症狀:可能源於神經內分泌改變,常先於其他症狀出現。
4. 胰臟癌症狀:內分泌相關
血糖控制惡化:胰島細胞破壞導致胰島素分泌不足。
脂肪瀉:外分泌功能不足時,大便呈油膩、惡臭且漂浮。
五、胰臟癌預防策略
雖然無法完全預防胰臟癌,但以下措施可顯著降低風險:
1. 戒菸
完全戒菸10年後,風險可降至與非吸菸者相近。尼古丁替代療法或處方藥物可提高戒菸成功率。
2. 體重管理
將BMI控制在18.5-24.9範圍,腰圍男性
3. 飲食調整
增加十字花科蔬菜(如花椰菜、甘藍)攝取,其含有的蘿蔔硫素具抗癌潛力。限制紅肉至每周不超過500克,避免加工肉品。
4. 慢性病控制
糖尿病患者應嚴格控制糖化血紅蛋白(HbA1c)
5. 高風險族群監測
有家族史或已知基因突變者,建議每年進行內視鏡超音波(EUS)或MRI檢查。CA19-9腫瘤標記可作為輔助工具。
六、胰臟癌保養照護
確診後的全面照護對生活品質和預後至關重要:
1. 營養支持
少量多餐(6-8次/日),優先選擇高蛋白、高熱量食物。口服胰酶補充劑(如Creon)需隨餐服用,劑量依脂肪攝取量調整。
2. 疼痛管理
階梯式止痛:從非類固醇抗炎藥開始,必要時升級至鴉片類藥物。神經阻斷術或放射治療可考慮用於頑固性疼痛。
3. 黃疸處理
內視鏡逆行性膽胰管造影(ERCP)放置支架是首選,無法執行時可經皮經肝膽道引流(PTCD)。
4. 心理支持
加入病友團體,早期介入安寧療護團隊。抗憂鬱藥物需注意與止痛藥的交互作用。
5. 治療後追蹤
手術後每3-6個月檢查CT或MRI,監測CA19-9。化療期間定期評估血球數、肝腎功能。
醫路相伴團隊溫馨提醒:胰臟癌雖預後不佳,但早期發現仍可顯著改善治療效果。醫療人員應提高警覺,對高風險族群及不明原因症狀保持高度懷疑。患者則需建立正確預防觀念,出現可疑症狀時及早就醫。近年來,基因檢測與標靶治療的進展為胰臟癌治療帶來新希望,積極參與臨床試驗也是重要選項。透過全方位的預防、診斷與照護策略,我們能更有效對抗這個沉默的殺手。
發佈留言